La piel joven se ve y funciona de manera diferente a la piel del adulto. Los mecanismos de autoprotección que prevalecen en la piel del adulto sano están menos desarrollados y, en consecuencia, los bebés y los niños necesitan un cuidado especial para mantener su piel saludable.
Entendiendo la piel del bebé
La piel del bebé es más delgada y delicada que la piel del adulto. Responde de manera más sensible a los agresores externos y necesita un cuidado especial y protección extra.
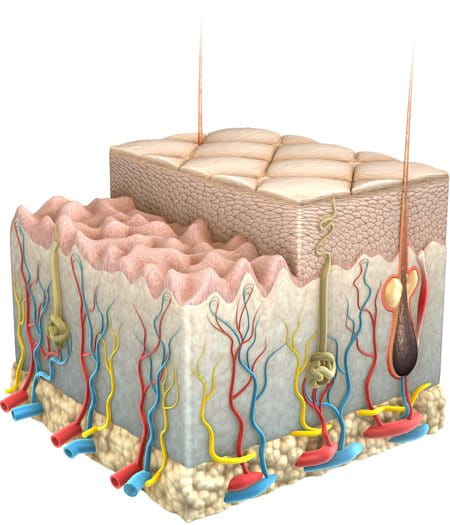

Aunque la piel del bebé tiene el mismo número de capas que la piel del adulto, cada capa es considerablemente más delgada. En general, el espesor de la piel del bebé es de sólo una quinta parte del espesor de la piel del adulto.
La capa más externa de la epidermis (la capa córnea) es mucho más delgada y las células están menos compactadas que en la piel del adulto. Las glándulas sudoríparas y sebáceas también son menos activas que en los adultos, de manera que la película hidrolipídica (una emulsión de agua y grasas que cubre y protege la superficie de la piel) y el manto ácido protector (la parte de agua de la película hidrolipídica, que es ligeramente ácida) son todavía relativamente débiles.
- La piel del bebé es menos resistente que la piel del adulto, y es especialmente sensible a las influencias químicas, físicas y microbianas: las sustancias que entran en contacto con la piel del bebé se absorben más fácilmente y penetran hacia las capas más profundas de la piel.
- La piel del bebé es propensa a resecarse.
- La piel del bebé es más sensible a los rayos UV que la piel del adulto.
La sensibilidad a los rayos UV se incrementa adicionalmente por la poca pigmentación en la piel del bebé. Los melanocitos (las células responsables de la producción de melanina) están presentes, pero son menos activos.

La regulación de la temperatura corporal puede ser difícil para los bebés porque:
- El área superficial de sus cuerpos es relativamente grande en relación con su volumen, por lo que pierden calor fácilmente.
- La actividad de sus glándulas sudoríparas es menor en comparación con la de los adultos, por lo que no pueden compensar las temperaturas elevadas.
- Su red circulatoria cutánea no está completamente formada, y es lenta para adaptarse a los cambios de temperatura mediante constricción o dilatación vascular.
Esto los hace especialmente sensibles a las temperaturas extremas y a los cambios de temperatura.
¿Cómo cambia la piel durante la infancia?


A medida que los niños maduran, su piel también lo hace. Desde el nacimiento hasta aproximadamente los 6 años de edad:
- La piel todavía es más delgada y tiene menos pigmentación que la piel del adulto.
- Las glándulas sudoríparas y sebáceas todavía son menos activas, por lo que la película hidrolipídica y el manto ácido protector todavía son relativamente débiles.
Alrededor de los 6 años de edad, la estructura de la piel y sus apéndices han madurado totalmente y corresponde con la de un adulto.
La actividad de las glándulas sebáceas sólo aumenta hasta que ocurren los cambios hormonales de la pubertad, a la edad aproximada de 12 años, cuando se da lugar a diferencias en la estructura y el comportamiento de la piel de los niños y las niñas.
Lea más en las diferencias entre la piel de los hombres y de las mujeres.
Condiciones de la piel infantil
Dermatitis atópica
Dermatitis atópica (también conocida como eccema atópico) es una de las enfermedades cutáneas más comunes de la infancia y afecta a entre el 10 y el 20% de los niños en todo el mundo. En un tercio de estos casos la enfermedad desaparece durante la infancia, pero en otros casos puede continuar en la edad adulta.
No es una condición contagiosa pero es molesta y a veces dolorosa, la dermatitis atópica suele pasar por 2 fases: una fase inactiva, en la que la piel está muy seca, irritable y escamosa, y necesita hidratación diaria; y una fase activa (o "brote") en la que la piel necesita tratamiento con medicamentos tópicos para calmar la inflamación y aliviar la comezón.
¿Cuáles son las causas y los factores desencadenantes?
Se cree que la dermatitis atópica es genética. Existe una relación conocida entre la dermatitis atópica, la rinitis alérgica y el asma, y la evidencia muestra que si uno o ambos padres sufren de estas condiciones, sus hijos serán más propensos a la dermatitis atópica. La investigación también ha mostrado que los niños de los países desarrollados que viven en zonas urbanas, donde la intensidad de los contaminantes es mayor, así como los que viven en climas fríos, son más propensos a desarrollar esta condición.
Una vez que aparece la afección, hay varias razones por las que los síntomas empeoran o se presentan los brotes. Se sabe que las personas afectadas tienen una deficiencia de lípidos importantes y de factores hidratantes naturales ("FHN", tales como urea y aminoácidos). Como resultado de ello, la función de barrera de la piel se debilita, la pérdida de humedad se incrementa, y son propensos a la sequedad. El deterioro de la función de barrera permite que las sustancias nocivas como los alérgenos e irritantes puedan penetrar y que la piel se infecte con mayor facilidad. También se sabe que los pacientes tienen una función inmunitaria irregular (conocida como atopia), que hace que su piel sea más reactiva al medio ambiente y susceptible a la inflamación.
Frecuentemente los problemas se presentan cuando el niño se rasca por la comezón y altera su barrera cutánea, ya frágil. Esto permite que una bacteria llamada Staphylococcus aureus se multiplique e infecte la piel. La infección causa inflamación, que a su vez provoca una comezón que empeora aún más la condición: un proceso vicioso conocido como el Ciclo de la piel atópica.
Lea más en Dermatitis atópica.


¿Cuáles son los síntomas en los bebés?
La dermatitis atópica es rara en los bebés menores de 3 meses. Normalmente los síntomas aparecen después del destete del bebé: una erupción aparece de repente, provocando inflamación de la piel y comezón. En la fase de brotes, la piel infectada puede segregar líquido. La dermatitis atópica afecta habitualmente la cara de los bebés, en particular las mejillas y el cuero cabelludo (conocida también como "costra láctea"), las rodillas y los codos. Es muy raro que los bebés desarrollen piel atópica en el área del pañal, aunque la dermatitis del pañal puede tener un aspecto similar, es un área demasiado húmeda para que se desarrolle una dermatitis atópica.
Lea más en Dermatitis atópica facial en niños y Niños con dermatitis atópica en el cuerpo.
¿Cuáles son los síntomas en los niños?
Los niños que desarrollan la enfermedad más tarde (entre los 2 años y la pubertad) suelen comenzar con una erupción cutánea en el cuerpo, que es seca, con zonas pruriginosas y escamosas. La piel tiende a ser irregular, engrosada y correosa. Las zonas comúnmente afectadas son los pliegues de los codos o de las rodillas, el cuello, las muñecas, los tobillos y/o los pliegues entre las nalgas y las piernas.
Debido a que los síntomas a menudo persisten por más de 3 meses (la definición médica de una enfermedad crónica), la piel en las zonas inflamadas puede estar gruesa. Esto se conoce como liquenificación.
Lea más en Dermatitis atópica facial en niños y Niños con dermatitis atópica en el cuerpo.
Cuidado de la piel de los bebés y de los niños
La piel joven necesita un cuidado especial:
- Utilice limpiadores suaves: Los jabones alcalinos son agresivos para la piel, eliminan los lípidos y la resecan.
- Límite el tiempo del baño: El agua caliente y los baños prolongados eliminan los lípidos de la piel. Reduzca el tiempo y utilice agua tibia en lugar de caliente.
- Cuide: La hidratación regular con productos probados y que han demostrado ser compatibles con la piel sensible ayudará a mantener la piel joven hidratada y saludable. Los productos para el cuidado también se deben utilizar para ayudar en el tratamiento de problemas y condiciones específicas de la piel. Los productos como Eucerin DA Control se pueden utilizar para ayudar a tratar la piel con tendencia atópica.
- Proteja: La piel joven necesita una protección especial contra los rayos UV nocivos.
Cuidados en presencia de piel con tendencia atópica

Una de las causas de la sequedad de la piel y de la alteración de la función de barrera es la falta de lípidos de barrera de la piel, incluyendo las ceramidas, que son ricas en ácidos grasos Omega 6, especialmente ácido linolénico. Las ceramidas son tipos especiales de lípidos que mantienen juntas las células en la capa más externa de la piel, evitando de este modo una pérdida excesiva de agua y la penetración de irritantes, alérgenos y microbios.
La línea DA Control de Eucerin utiliza aceite de onagra y aceite de semilla de uva, ambos ricos en ácidos grasos omega 6, para reponer los lípidos de barrera de la piel y restaurar su función protectora. Un ingrediente antibacteriano, el decandiol, actúa contra la bacteria Staphylococcus aureus, mientras que un extracto de la raíz de regaliz chino, rico en licochalcona A, reduce el enrojecimiento de la piel, y el mentoxipropanodiol ayuda a aliviar la comezón.
Lea más acerca de la condición de la piel en Dermatitis atópica.
Los bebés, los niños y el sol
Una protección solar eficiente y eficaz es esencial para los bebés y los niños. La piel joven es delgada y su función de barrera está reducida, por lo que es particularmente sensible a los rayos UV nocivos. Esta sensibilidad se incrementa adicionalmente por los bajos niveles de pigmentación en la piel de los bebés. Con su protección natural por sí sola, y expuesta al intenso sol del mediodía, la piel de los niños puede empezar a quemarse después de tan sólo cinco minutos.


La exposición excesiva a los rayos UV y las quemaduras solares durante la infancia pueden causar problemas de salud a largo plazo, incluyendo melanoma y otros cánceres de piel. El daño se puede prevenir en gran medida mediante un comportamiento sensato, como la limitación de la exposición al sol y el uso eficaz de protección solar:
Prevención
Se debe evitar la exposición de los bebés al sol, ya que sus mecanismos de protección naturales todavía no se han formado.
Limitar la exposición
Los niños deben evitar el sol entre las 10 de la mañana y las 4 de la tarde, cuando los rayos solares son más intensos.
Protección solar efectiva
Cuando se exponen al sol, los niños deben vestir ropa protectora y usar un filtro solar adecuado con un factor de protección solar (FPS) alto.
Leer más en el efecto del sol en la piel de los niños.